日本国立癌症研究中心研究所(简称“国立癌研”)于2月29日发表研究成果称,成功揭示了日本人有别于欧美人等其他人群的癌症基因突变全貌。该研究使用了“癌症基因面板检测”获得的约5万名患者的数据。通常,有可能成为治疗药物靶点的基因突变的比例平均约为15%,本次的研究成果将为“癌症基因组治疗”——明确基因突变等情况并选择有望产生较好疗效药物的癌症治疗手段提供宝贵的数据。国立癌研表示,今后还将继续解析,以提高癌症的治疗效果。

国立癌症研究中心大楼(位于东京都中央区筑地,供图:国立癌症研究中心)
基因组医疗——找到适合每个人的治疗方法
人类的身体有多达约37万亿个细胞。细胞内的细胞核之中含有携带基因的染色体。染色体中包含的基因和基因信息的总和即为基因组。一个人的基因组中存在2万~3万种基因,每个基因都具有能够组成身体部位的各种“指令功能”。
基因组中排列着从父母处继承的约62亿个碱基,碱基序列的不同决定了个体的特征。这些个体特征不仅包括外貌、性格等,还包括易患疾病、药物疗效和副作用等。在医疗过程中运用这些个体差异的基因组医疗已经开始在癌症治疗应用。
决定癌症基因组医疗效果的关键是癌症基因面板检测。运用从活检或手术采集的组织中高速读取大量基因组信息的“下一代测序仪”,可同时检测出几十到几百个基因。该检测在2019年被纳入医疗保险范围后迅速普及。调查基因突变和变化并确定患者的癌症特征之后,就可以确定适合该患者的治疗方法。从患者的角度看,这项检测有助于找到“针对自身基因变化的药物”,也就是“分子靶向药物”。
需要注意的是,基因不会直接制造癌组织。癌症是由于各种原因导致基因无法正常工作时所产生的疾病。除了极少一部分先天性基因突变的“家族性肿瘤”之外,绝大部分癌细胞都是由于生活习惯、吸烟、衰老等原因导致特定体细胞的基因发生后天性突变而形成的。这种只发生在癌细胞上的基因突变并不会遗传给下一代。
目前,癌症基因面板检测能够在日本的“癌症基因组医疗核心基地医院”“癌症基因组医疗基地医院”和“癌症基因组医疗合作医院”实施。检查结果在征得患者同意后,将被纳入国立癌症研究中心的“癌症基因组信息管理中心”。受检对象仅限于癌症标准治疗后效果不理想的患者、罕见癌症缺乏标准治疗方案的患者,以及癌症原发部位不明的患者。然而,有时在检测过程中也会发现与癌症无关的突变,此时医院提供的延伸服务,比如充分讲解遗传知识、妥善处理咨询等就显得尤为重要。
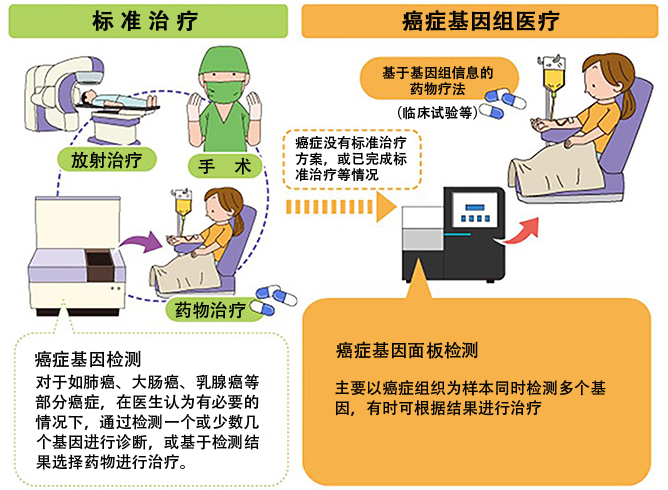
癌症基因组医疗和癌症基因面板检测概要(供图:国立癌症研究中心)

医生向患者说明癌症基因面板检测示意图(供图:国立癌症研究中心下属癌症基因组信息管理中心)
不同种类癌症的差异显著
根据国立癌症研究中心研究所发布的消息,研究团队对2019年6月~2023年8月间癌症基因组信息管理中心收集的4万8627例癌症进行了分析。从癌症的原发部位来看,大肠、胰腺、胆道等部位占据了多数。
分析结果显示,携带可成为治疗药物靶点的基因突变的病例,占总数的15.3%。在26种癌症中,甲状腺癌的比例最高,达到85.3%,其次是乳腺癌60.1%,肺腺癌50.3%。研究人员认为,这就是为何能开发出多种甲状腺癌治疗药物的原因。而另一方面,突变比例较低以至于难以找到治疗药物的是唾液腺癌、脂肪肉瘤和肾细胞癌,三者的比例均不足0.5%。这表明,不同种类癌症的差异显著。
据研究所表示,虽然此前已有研究分析了欧美的数据,但以日本人为对象的研究尚属首次。本次研究还将日本人常见的胆道癌、胃癌和子宫癌纳入了分析范畴。与美国白人数据的比较显示,在日本病例中,可成为治疗药物靶点的基因突变比例约为美国的三分之二。
对于这些结果,研究团队中的国立癌症研究中心研究所分子肿瘤学领域负责人片冈圭亮(庆应义塾大学医学部内科学教授)等人指出,这种差异是因为本研究的分析对象多为胰腺癌和胆道癌等缺乏有效治疗药物的难治癌。
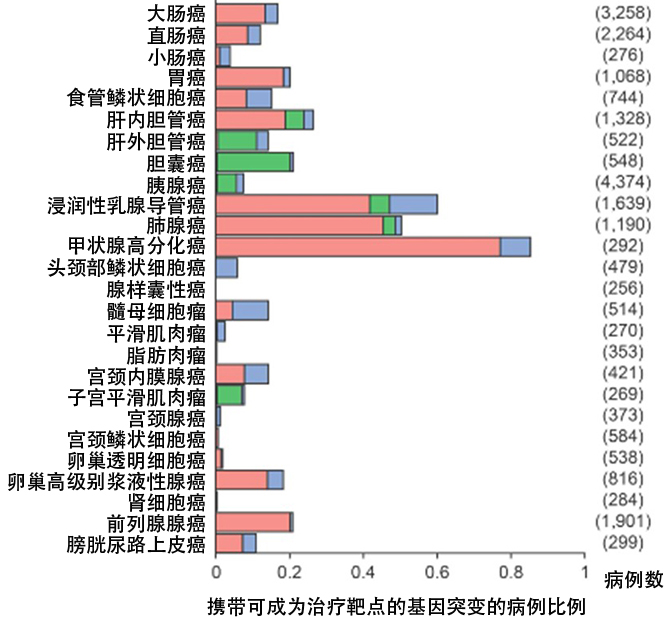
携带可成为治疗药物靶点的基因突变的病例比例(供图:国立癌症研究中心)
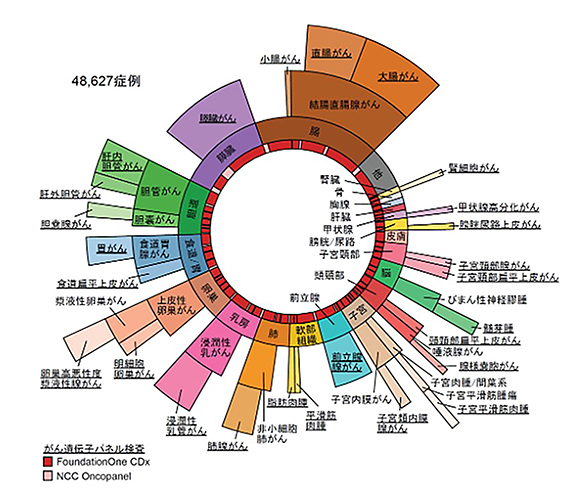
在癌症基因组信息管理中心登记的各种癌症病例数示意图(供图:国立癌症研究中心)
亟待推动治疗药物的开发
日本厚生劳动省(简称“厚劳省”)2019年12月公布数据称,只有约10%的癌症患者找到了合适的治疗药物。厚劳省对截至同年10月底在134家医院接受基因面板检测的805名患者进行了调查,发现找到合适药物的只有88人(10.9%)。
这一结果与国立癌症研究中心研究所此次分析得出的数值相近,即“携带可成为治疗药物靶点的基因突变的病例,占总数的15.3%”。尽管厚劳省调查中涉及的癌症种类细节尚不清楚,但无论如何,这还是凸显了目前癌症医疗面临的重大问题:在癌症的药物治疗方面,寻找适合且有效的治疗药物仍然十分困难。国立癌症研究中心研究所的片冈领域负责人也指出:“急需从日本人癌症基因组异常的特点出发,加速开发针对日本人中常见的难治癌等癌症种类的治疗药物。”
国立癌症研究中心除了分析基因面板检测数据外,还对各种癌症患者进行基因分析并发表了多项引人注目的研究成果。例如,在2023年3月,该研究所发表了一项研究成果称,体质难以代谢酒精的人饮酒,会增加以“胃硬癌”为代表的难以治疗的“弥漫型胃癌”的发病风险。这一成果基于对1000多名患者的癌症组织进行的基因分析,有望为癌症预防和治疗方法的开发做出贡献。
此外,2023年1月,该研究所还公布了通过采集做过结肠癌手术的患者血液,检测癌症基因以评估复发风险的方法。一般认为,抗癌药物的疗效存在个体差异。而评估每个患者的复发风险,能为选择术后制定适当的抗癌药物治疗方案提供有效支持。该检测方法预期将有助于副作用不可小视的抗癌药物展开适当的治疗。
应避免诱发基因歧视
检测患者基因的各种研究推动了癌症治疗的进步。这些研究取得进步的背景原因是,人们逐渐在每种癌症中发现了基因突变。然而,另一方面,因人而异的基因和遗传信息都是“终极隐私”。保护这些信息与防止歧视,是推进癌症基因组医疗的重要前提。在参加保险、就业等场合,不应出现遗传信息的不当处理等情况。
旨在以适当、公平和公正的方式推进基因组医疗的“基因组医疗推进法”于2023年6月在日本第211回通常国会通过。尽管该法律明确规定了不得基于基因信息进行不当歧视等内容,但这一新法只是提出了原则性的总论,因此还需要采取具体措施来完善符合新法理念的研究和医疗体制。
不仅是癌症,即使是同一种疾病,与病因相关的遗传基因突变也会因患者而异。如果了解是哪个基因的哪个部分导致的疾病,就有可能找到适合患者的、在体力负担、费用和高价药物使用方面都避免浪费的有效治疗方法,其应用潜力巨大。因此,推动基因组医疗的发展,以及保护遗传信息和防止歧视可以说是如同车之两轮,缺一不可。
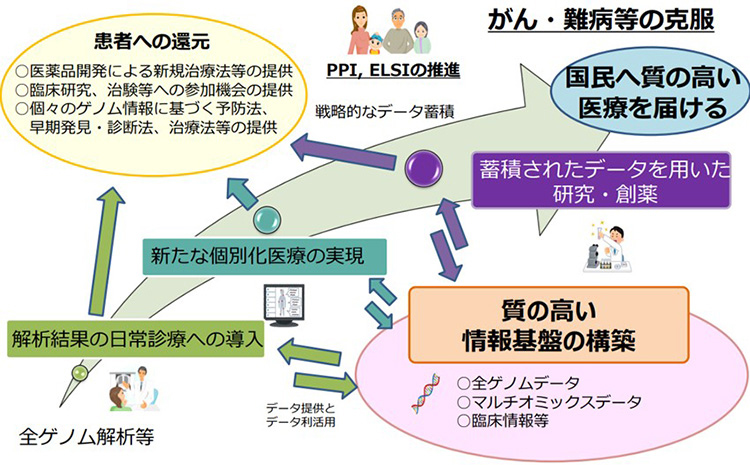
基因组医疗概念图(摘自日本“全基因组分析实施计划2022”)(供图:厚生劳动省)
【相关链接】
国立癌症研究中心“阐明日本人癌症基因组异常的总体情况”
国立癌症研究中心“通过世界最大规模的胃癌基因组分析确定日本人胃癌的治疗靶标,首次从基因组分析中发现其与饮酒的关联。或有望开发新的预防方法”
国立癌症研究中心“证实液体活检可用于测量大肠癌术后的复发风险——旨在通过世界上最大规模的前瞻性研究实现术后辅助化疗的个性化”
原文:内城喜贵/科学记者/JST Science Portal 编辑部
翻译:JST客观日本编辑部